Ceratocone tem cura? Saiba mais.
Ceratocone tem cura?
Nesta entrevista com Dr. Ricardo Guimarães, vamos explicar para você os principais pontos sobre o ceratocone. Para esclarecer as suas dúvidas, conversamos com o médico oftalmologista, Presidente do HOlhos de Minas Gerais, uma das maiores referências em visão no mundo.
Neste artigo, vamos falar para você que é o ceratocone, o que causa, como ele afeta a sua visão e também quais os tratamentos disponíveis.
Você vai ver que o primeiro passo para manter a sua visão saudável, é estar bem informado. Então, vamos começar?
E a nossa primeira pergunta para você é? Você sabia que cerato significa córnea? E que ceratocone quer dizer córnea em formato de cone? Então, se você tem ceratocone, a sua córnea, ao invés de ser arredondada, é pontuda, parecendo um cone.
Mas você vai entender isso melhor com as explicações do Dr. Ricardo Guimarães.
VPoF: Doutor, pode nos explicar melhor o que é o ceratocone?
Dr. RG: O ceratocone é uma condição muito conhecida por ser uma distrofia. Ela afeta a parte superficial do olho que é a nossa córnea – principal lente que temos no olho. Quando acontece, esta distrofia altera a espessura e o formato da córnea. No início, a córnea começa a ficar irregular, fazendo com que os raios de luz que penetram os olhos entrem de maneira desorganizada. Quando isso acontece, a pessoa passa a ver de forma confusa e fora de foco.
VPoF: Apesar de não saber exatamente a principal causa do ceratocone, há pré-disposições que podem causar a distrofia na córnea?
Dr. RG: Sim. O hábito de coçar os olhos desorganiza as camadas do olho e compromete as estruturas responsáveis pela visão: a córnea e a retina.
VPoF: E quais fatores podem causar mais coceira nos olhos?
Dr. RG: Se você apresenta um quadro de alergia como a rinite ou até mesmo alergia na pele, isso configura um quadro alérgico sistêmico que vai agravar, sim, a coceira nos olhos.
Além do hábito de coçar os olhos, fatores genéticos também estão relacionados, pois algumas pessoas têm a córnea mais fina do que outras, fazendo com que desenvolvam o ceratocone mesmo sem ter o hábito de coçar os olhos. Portanto, para saber se você é uma dessas pessoas, ou até mesmo se crianças e adolescentes que tem em casa são, não espere, procure um oftalmologista o quanto antes. Lembre-se: prevenir é melhor que remediar.
VPoF: Então, já sabemos que coçar os olhos é um grande fator de risco para o ceratocone. Pode nos explicar melhor como coçar os olhos prejudica tanto a visão a ponto de causar o ceratocone?
Dr. RG: Primeiro é importante ter em mente que o olho é um pedaço de cérebro que saiu aqui para “espiar” o que tem no ambiente. Os olhos, portanto, são uma parte visível e externa do cérebro. E como tal, contém tecido nervoso. Dito isto, a primeira consequência de você coçar os olhos é que você está coçando, além da córnea, a retina também. E tanto a córnea quanto a retina são compostas por várias camadas, cerca de dez cada uma, com células nervosas muito bem alinhadas.

NUNCA COCE OS OLHOS! Quando você coça os olhos desorganiza, desgasta e deforma a córnea, o que causa o ceratocone, podendo também produzir um descolamento de retina.
O que nós sabemos é que as pessoas que coçam muitos os olhos, produzem uma ativação dos mecanismos de desorganização, de perda de substância intercelular da córnea, causando um apressamento do ceratocone. Ou seja, o ceratocone para as pessoas que coçam muito a córnea vai evoluir de forma bem mais rápida e grave.
VPoF: E o que fazer, então, quando os olhos estiverem coçando muito?
Dr. RG: Talvez, se a pessoa quiser coçar, a melhor maneira seja friccionar a pálpebra contra os ossos dos olhos e NUNCA contra os olhos. Friccione a pálpebra contra o rebordo orbitário da córnea, porque aí você vai se aliviar e não vai pressionar os olhos, porque você já sabe as consequências…
VPoF: Para além de nunca coçar diretamente os olhos, o uso de colírio é uma boa alternativa para evitar e aliviar a coceira ocular? Quais são os colírios mais adequados?
Dr. RG: Se você identificar um processo alérgico ou irritativo nos olhos, terá indicação para usar um colírio específico para esta condição. Mas, se você tem algum quadro de irritação e coceira nos olhos, e não tem identificação de uma doença ocular ou alergia que esteja causando isso, é possível usar uma solução simples e barata, como um colírio a base de soro fisiológico. Você compra o soro fisiológico na farmácia, guarda na geladeira e coloca nos olhos periodicamente quantas vezes quiser. Mas, tenha sempre o cuidado de guardar na geladeira e não usar um frasco por mais de dez ou quinze dias.

FRICCIONE A PÁLPEBRA contra o rebordo orbitário da córnea, porque aí você vai se sentir aliviado da sensação de coceira, mas não vai pressionar e esfregar a pálpebra diretamente contra os olhos.
VPoF: Ainda sobre a coceira nos olhos, os pediatras poderiam alertar as mães sobre o risco de as crianças coçarem os olhos?
Dr. RG: Sim, os pediatras podem fazer parte do nosso time de “guardiões da visão” ajudando a alertar as mães sobre os riscos de as crianças coçarem os olhos. Mas, não apenas os pediatras… Eu gostaria de ter nesse time alguns goleiros que, além do pediatra, seriam os professores, que conseguem observar as dificuldades da criança em sala de aula, e até mesmo a mãe, atenta a essas manifestações, não apenas orientando a criança para que não o faça, mas também levando a criança para um exame oftalmológico completo que nos permitirá fazer a identificação e adotar medidas preventivas e protetoras para que essa criança não desenvolva o ceratocone.
VPoF: E quais os sintomas causados pelo ceratocone? Há danos na visão?
Dr. RG: De uma maneira geral, o ceratocone começa a dar sinais em torno dos 15 anos, na adolescência. E os primeiros sintomas são: visão embaçada, porque a imagem formada na retina fica dupla ou distorcida; com frequência a pessoa se queixa de fotofobia, que é o desconforto com a luz, principalmente à noite; a pupila dilata e a visão fica muito ruim e, não raro, quando a doença evolui e progride, a córnea pode ficar branca, irregular e eventualmente até visível externamente.
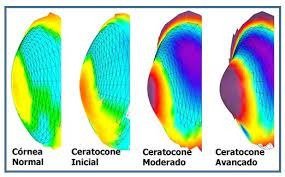
CERATOCONE. A córnea é deformada e, ao invés de ser arredondada, passa a ser pontuda, parecendo um cone.
Importante dizer que, ainda que existam sintomas característicos do ceratocone, eles podem muitas vezes ser negligenciados, raros ou mesmo presentes somente em estágios mais avançados da doença. Portanto, é muito importante manter o acompanhamento médico e os exames em dia, a fim de, se possível, diagnosticar a doença precocemente. Isso porque o ceratocone é uma doença que pode deixar você cego, o que só acontece em casos avançados e sem acompanhamento médico.

OS GUARDIÕES DA VISÃO. Professores e pediatras podem fazer parte do time de “guardiões da visão” identificando dificuldades de visão, e ajudando a alertar as mães sobre os riscos de as crianças coçarem os olhos.
VPoF: Assim sendo, como o diagnóstico pode ser feito?
Dr. RG: O ceratocone não nos dá alerta no momento em que queremos identificar a doença. Hoje, nós somos capazes de identificar o ceratocone muito precocemente, antes mesmo que ele tenha começado a produzir o risco de perda de visão e, nesse caso, ele só é identificado no exame de rotina pelo oftalmologista e pelo oftalmologista atento ao ceratocone, porque essas manifestações são muito sutis e demandam um olhar minucioso do oftalmologista em busca desses cenários e sinais que nos farão recomendar uma atitude preventiva para evitar o agravamento do quadro.
Deste modo, além da prevenção, em casos em que a doença já está instalada, o tratamento é fundamental para manter a qualidade de vida, já que o ceratocone não tem cura definitiva ainda.

EVOLUÇÃO DO CERATOCONE. Quando a doença evolui e progride, a córnea pode ficar branca, irregular e eventualmente até visível externamente.
VPoF: Quais tratamentos podem ser adotados para o ceratocone e evitar a perda da visão? Quando se faz necessário um transplante de córnea?
Dr. RG: O primeiro tratamento que fazemos é sugerir ao paciente, a depender do estágio de evolução da doença, dois tratamentos iniciais: o primeiro é a colocação de um anel dentro da córnea, que funciona como uma estrutura de regularização da córnea para fazer a correção do astigmatismo. O outro é um tratamento feito com vitamina D, que a gente aplica sobre a córnea. Primeiro você remove o epitélio, coloca essa vitamina na superfície da córnea e aplica uma luz ultravioleta para produzir uma reação de catalização na enzima, e ela ajuda a endurecer e reforçar a córnea no ceratocone. O último recurso, e um tratamento ainda muito usado é o transplante de córnea. Neste caso, o transplante pode ser só da camada superficial ou de toda a córnea. Todos esses tratamentos produzem resultados muito bons. Para os casos menos avançados, a gente consegue limitar a evolução da doença. E para os casos mais avançados do ceratocone, que demandam o transplante de córnea, o resultado da recuperação da visão muito bom. Hoje, eu diria para você que a gente está próximo dos 100% de reabilitação visual de todos os nossos pacientes. Depois do transplante de córnea, caso fique algum grau residual, e geralmente fica, você pode corrigir com raio laser ou técnica de correção de miopia ou astigmatismo, porque depois do transplante o astigmatismo vai ser regular.
VPoF: Em caso de transplante é necessário usar uma lente depois dos procedimentos?
Dr.RG: Quando indicamos um transplante de córnea para o ceratocone é porque a visão já está bastante deteriorada e não havia melhora nem com o uso de óculos, nem com o uso das lentes de contato. Mas, mesmo após o transplante de córnea, é possível, sim, que essa pessoa possa se beneficiar ainda mais, com um suporte adicional com o uso de óculos ou lentes de contato.
VPoF: Qual o grau de perda visual que compensa e vale a pena fazer o implante do anel de ceratocone? Ou seja, quando optar pelo anel ao invés do transplante ou outro tratamento?
Dr.RG: Nós temos que levar em consideração que visão mais ou menos não resolve o problema, nem pessoal nem profissional dessa pessoa. A visão mais ou menos, além de ser insuficiente para atender as demandas de cada pessoa, ela vai piorar ao longo da vida e vai prejudicar o desempenho profissional e até de aprendizagem dessa pessoa. Portanto, não justifica você manter essa situação intermediária. Pelo contrário, adotar uma medida corretiva para restabelecer o pleno potencial de visão de cada pessoa é o mais importante.
VPoF: E falando em tratamento e qualidade de vida para pacientes com ceratocone, essa doença geralmente para de avançar em uma certa idade?
Dr. RG: O ceratocone evolui, de um modo geral, até os 45 anos de idade. A partir dessa idade, pelo próprio envelhecimento, nossa córnea se torna mais rígida e mais resistente à evolução. Mas, cada caso é um caso. Ou seja, acontece de uma maneira diferente, não existe um padrão. Em algumas pessoas, a evolução é muito rápida, em outras um pouco mais devagar, e há casos em que a evolução é maior em um olho do que em outro ou, muito raramente, afeta apenas um olho.